— предагоння (систолическое давление 50 мм рт. ст., дыхание поверхностное,сознания нет);
— агония (давление не определяется; дыхание редкое, судорожное, с участием запасном мускулатуры);
— дыхания смерть (и клиническая остановка сердца, арефпексия).
| № 92 Правила противошоковой терапии. характер и Объём противошоковых мероприятий при оказании разных видов медицинской помощи. Шок— синдром гипоциркуляции с нарушением перфузии тканей, появляющимся в ответ на механические повреждения и другие патологические действия, и их яркие осложнения, приводящие к декомпенсации крайне важных функций. При шокогенной травме активная противошоковая терапия должна быть начата кроме того при отсутствии в первые часы выраженных клинических проявлений шока. Наряду с этим в некоторых случаях сочетается патогенетическая и симптоматическая терапия (к примеру, внутривенные инфузии для коррекции ОЦК и введение вазопрессоров при падении артериального давления ниже критического уровня). Остановка кровотечения. Длящееся кровотечение ведет к угрожающему повышению недостатка ОЦК, восполнить что без полноценного гемостаза нереально. При оказании каждого вида медицинской помощи в рамках имеющихся возможностей гемостатические мероприятия должны выполняться максимально скоро и полноценно, без чего вся противошоковая терапия не может быть действенной. Обезболивание. Афферентная болевая импульсация есть одним из наиболее значимых звеньев в патогенезе развития шока. Адекватное обезболивание, ликвидируя одну из основных обстоятельств шока, формирует предпосылки для успешной коррекции гомеостаза при развившемся шоке, а выполненное в ранние сроки по окончании повреждения — для его профилактики. Иммобилизация повреждений. Сохранение подвижности в области повреждений ведет к усилению как болевого синдрома, так и кровотечения из поврежденных тканей, что, непременно, способно привести к шоку либо усугубить его течение. Кроме яркой фиксации поврежденной территории, целью иммобилизации есть кроме этого бережная транспортировка при эвакуации пострадавших. Поддержание сердечной деятельности и функции дыхания. Коррекция нарушенного гомеостаза при шоке требует определенного времени, но критическое падение уровня артериального давления и угнетение функции дыхания, характерные для декомпенсированного шока, смогут скоро привести к смертной казни. И терапия, конкретно направленная на поддержание сердечной и дыхания деятельности, являясь по сути симптоматической, разрешает победить время для патогенетического лечения. Устранение яркого действия шокогенного фактора. К данной группе мероприятий относится освобождение пострадавших из-под завалов, тушение пламени, прекращение действия электрического тока и другие подобные действия, не нуждающиеся в обосновании и отдельной расшифровке их необходимости. Но при разрушениях конечностей и массивных травмах кровообращение довольно часто не удается нормализовать до тех пор, пока не будет ампутирован размозженный сегмент, обработана рана, остановлено кровотечение, на обработанную рану наложена защитная асептическая повязка и иммобилизирующая шина. В составе циркулирующих в крови субстанций, владеющих интоксикационными особенностями, найдены токсические амины (гистамин, серотонин), полипептиды (брадикинин, каллидин), простагландины, лизосомальные ферменты, тканевые метаболиты (молочная кислота, электролиты, адениловые соединения, ферритин). Все перечисленные вещества владеют прямым угнетающим влиянием на гемодинамику, газообмен и тем самым усугубляют клинические проявления шока. Они нарушают антимикробные преграды, содействуют формированию необратимых последствий шока. Учитывая это событие, показания к ампутации конечности в отдельных случаях выставляются, несмотря на наличие шока, и рассматриваются как элемент противошоковых мероприятий. Терапия, направленная на нормализацию ОЦК и коррекцию нарушений метаболизма: Инфузионно-трансфузионная терапия. Для современной трансфузиологии характерно научно обоснованное ограничение гемотрансфузии. С целью коррекции ОЦК обширно используют кристаллоидные и коллоидные растворы, и компоненты крови, много имеющиеся в арсенале современной медицины. Наряду с этим преследуется цель не только возмещения ОЦК, но и борьбы с генерализованной дегидратацией коррекции и тканей нарушенных водного и электролитного балансов. В условиях декомпенсации в большинстве случаев нужен контроль кислотно-главного состояния крови (рН и щелочного резерва), так как вместо ожидаемого метаболического ацидоза при шоке часто видится метаболический алкалоз, в особенности через 6—8 ч по окончании травмы. Наряду с этим алкалоз появляется тем чаще, чем позднее восполнен недостаток ОЦК. Коррекция тонуса сосудов. Необходимость коррекции сосудистого тонуса связана с тем, что его величина в большой мере определяет не только параметры системного кровообращения (к примеру, артериальное давление и сердечный выброс), но и распределение потоков крови по нутритивному и шунтовому дорогам, что значительно изменяет степень оксигенации тканей. При затянувшемся спазме периферических сосудов и введении больших количеств жидкости продемонстрировано использование препаратов, деятельно снижающих неспециализированное периферическое сопротивление, уменьшающих возврат венозной крови к сердцу и тем самым облегчающих его работу. Гормонотерапия. Введение громадных доз (гидрокортизон — 500—1000 мг) глюкокортикоидов, в особенности в первые 60 секунд лечения, оказывает хорошее инотропное влияние на сердце, сокращает спазм почечных сосудов и проницаемость капилляров; ликвидирует адгезивные свойства форменных элементов крови; восстанавливает сниженную осмолярность в- и внеклеточного жидкостных пространств. | № 93 Проведение внутрипунктовой и эвакотранспортной сортировки пораженных в зависимости от степени тяжести шока. правила и Возможность транспортировки пораженных с шоком. 1. Противошоковые мероприятия должны быть начаты как возможно раньше и произведены в максимально вероятном количестве. 2. Транспортировка потерпевшего, равно как и его перекладывание, содействует углублению шока, исходя из этого обязана проводиться только при крайней необходимости и максимально щадящим методом. 3. манипуляции и Любые операции, направленные не на ликвидацию осложнений, конкретно угрожающих судьбы потерпевшего, должны быть исключены до стабилизации его состояния. 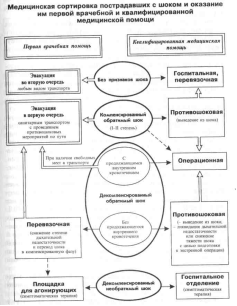 В случае, если пострадавшие находятся в стадии компенсированного шока без показателей выраженной дыхательной недостаточности, они смогут быть эвакуированы санитарным транспортом с проведением противошоковых мероприятий по пути. Незамедлительная эвакуация – коматозное либо прекоматозное состояние без сопутствующих показателей декомпенсации шока. Транспортировка пострадавших с обратимым декомпенсированным шоком – в искл случаях (внутреннее кровотечение). В остальных случаях – перевод шока в компенсированную фазу в перевязочной, после этого эвакуация. В случае, если при массовых поступлениях пораженных активная противошоковая терапия при обратимом декомпенсированном шоке в течение 2—4 ч не дает клинического результата, она должна быть прекращена, и больной покинут на этапе с целью проведения симптоматической терапии и облегчения страданий. |
№ 94 Отличие травматического шока от ожогового (клинические проявления, оценка степени тяжести, особенности противошоковой терапии). Ожоговый шок.Это острое патологическое состояние, длящееся в большинстве случаев в течение 2—3 дней. Тяжелые нарушения гомеостаза обусловлены термическим действием на широкую поверхность подлежащих и кожи тканей. В картине ожогового шока характерным и главным симптомом есть нарушение сосудистой проницаемости и микроциркуляции. Возрастающая уменьшение скорости и сосудистая проницаемость кровотока в микрососудах приводят к понижению количества циркулирующей крови (ОЦК) и появлению самые постоянных признаков ожогового шока — гемоконцентрации и олигурии. При ожоговом шоке имеют место все виды гипоксии, к которой особенно чувствительны мозг и почки. Гемоконцентрация есть одной из ведущих обстоятельств гемокоагуляции. Вероятны эмболии и тромбозы сосудов. В отличие от травматического шока, артериальное давление не имеет возможности принимать во внимание адекватным критерием тяжести ожогового шока. Ожоговый шок может развиваться при обычном, повышенном либо пониженном артериальном давлении. самые достоверные показатели ожогового шока— гемоконцентрация и олигурия впредь до анурии. Олигурия констатируется при почасовом диурезе менее 1 мл на 1 кг массы тела больного. К легко выявляемым симптомам ожогового шока относятся следующие: 1. Возбужденное либо заторможенное состояние. В тяжелых случаях сознание спутано либо реже — отсутствует. 2. Тахикардия, одышка, уменьшение наполнения пульса. Отмечаются жажда, чувство голода, озноб либо мышечная дрожь. 3. Неповрежденная кожа бледная, холодная на ощупь. 4. Показатели гипоксии: подергивание мышц, мраморность ног и кожи рук, акроцианоз. 5. Моча насыщенная, чёрная, бурого либо тёмного цвета как проявление олигурии; может покупать запах гари. Рвота, метеоризм, задержка стула как показатели атонии пищеварительного тракта. Обнаружение и оценку шока по глубине и площади поражения выполняют следующим образом: при ожоге площадью 15—20% либо глубоких ожогах — 10% и более — в большинстве случаев начинается шок. При неспециализированной площади поражения не более 20% либо глубоких ожогах до 10% начинается легкий ожоговый шок; от 20 до 40% (глубокие ожоги — не более 20%) — шок средней тяжести; при неспециализированной площади поражения 40—60% (глубокие ожоги — не более 40%) начинается тяжелый, а при более широких повреждениях— сверхтяжелый ожоговый шок. Противошоковая терапия: иммобилизация, вводят анальгетики, коррекция гиповолемии – соляно-щелочная смесь. ПВП – обезболивание, борьба с обезвоживанием, защита от охлаждения. В/в введение анальгетиков с добавлением антигистаминных препаратов. Двусторонняя паранефральная блокада по Вишневскому. Квалиф мед помощь: проводится в течение 2-3 дней – новокаиновые блокады, оксигенотерапия, инфузионная терапия (коллоидные р-ры – полиглюкин, гемодез, кристаллоидные), введение обезболивающих(промедол, анальгин, баралгин), гормоно (КС), витамино, антибиотикотерапия, щелочное питье. См. вопрос № 92 – травматический шок. Клинические показатели компенсированного шока: 1. Тахикардия. 2. Холодная мокрая кожа. 3. Симптом «пятна» при надавливании на ногтевое ложе. 4. Бледность слизистых оболочек. 5. Ректально-кожный градиент температуры 7° С 6. Гипердинамический темперамент кровообращения. 7. Отсутствие гипоксических трансформаций в миокарде (согласно данным ЭКГ). 8. Отсутствие показателей гипоксии мозга. 9. Обычное либо пара сниженное ЦВД. Клинические показатели декомпенсированного шока: 1. Гиподинамическая реакция кровообращения (прогрессирующее уменьшение минутного количества сердца). 2. Артериальная гипотензия. 3. Анурия. 4. Расстройства микроциркуляции 5. Декомпенсированный ацидоз. Диагностика тяжести: 1) измерение артериального давления; 2) регистрация центрального венозного давления; 3) определение почасового диуреза; 4) черта температуры и цвета кожных покровов конечностей., 5) ректально-кожный градиент т-ры (норма – 3-5С, шок 6-16С). 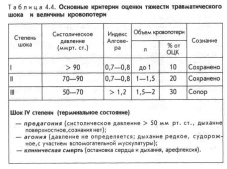
|
|
№ 95 Особенности, возможность проведения комплекса реанимационных мероприятий на этапах медицинской эвакуации. Реанимация — комплекс мероприятий, направленных на восстановление крайне важных функций и проводимых при наступлении у больного терминального состояния (критического уровня расстройства жизнедеятельности с катастрофическим — ниже 50 мм рт. ст. — падением артериального давления, глубокими нарушениями газообмена и метаболизма) и клинической смерти (дыхательной деятельности и остановке сердечной). 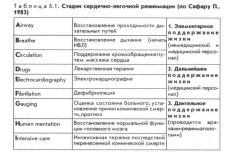 Первая медицинская и доврачебная помощь: 1) визуально убедиться в отсутствии дыхания. 2) установить отсутствие сознания (окликнуть либо с опаской «пошевелить» потерпевшего); 3) поместить руку на сонную артерию и убедиться в отсутствии пульсации; 4) второй рукой немного поднять пострадавшему верхнее веко, проверив состояние зрачка. Для восстановления проходимости дыхательных путей нужно уложить потерпевшего на пояснице на твёрдую поверхность, по окончании чего применить тройной прием Сафара, сделав последовательно следующие действия: 1. Запрокинуть голову потерпевшего назад 2. Выдвинуть нижнюю челюсть вперед 3. Открыть и осмотреть рот.При обнаружении во глотке и рту крови, слизи, рвотных весов, мешающих дыханию, нужно удалить их. При оказании первой медицинской помощи в очаге трагедии, не имея возможности всегда находиться рядом с пострадавшим и смотреть за его состоянием, нужно: а) развернуть потерпевшего либо(при наличии тяжелых травм) его голову набок и фиксировать в этом положении (что предоставит шанс крови либо рвотным весам вытекать из полости рта); б) вынуть из ротовой полости и фиксировать язык, проколов его булавкой либо прошив лигатурой. В случае, если по окончании восстановления проходимости дыхательных путей спонтанное дыхание не восстановилось, приступают к неестественной вентиляции легких, которая проводится экспираторным способом (изо рта в рот либо изо рта в шнобель). Закрытый массаж сердца: 5:1 либо 2:15,в случае, если вдвоем. Первая врачебная помощь: А – восстановление проходимости верхних дыхательных путей: аспирация содержимого из верхних дыхательных путей при помощи вакуумных отсасывателей. При неэффективности – крикотиреотомия. Трахеостомия. В – неестественная вентиляция легких – возможность добавления кислорода к вдуваемому в легкие воздуху. С – закрытый массаж сердца Д – лекарственная терапия: для стимуляции сердечной деятельности — 1 мл 0,1% р-ра адреналина либо 10 мл 10% р-ра кальция хлорида. Для борьбы с ацидозом – в/в введение натрия гидрокарбоната. Квалифицированная помощь: А,В,С – см выше. Интубация трахеи. Массаж сердца. Е – ЭКГ F – дефибрилляция. Восстановление обычной функции головного мозга (Н) – регионарное охлаждение головы, введение лекарств, защищающих мозг от гипоксии (натрия оксибутират). |
№ 96 Классификация кровотечений. Временная и окончательная остановка наружного кровотечения. Методы остановки наружного кровотечения на каждом этапе медицинской эвакуации. Выделяют 3 группы обстоятельств, вызывающих кровотечения. К 1-й группе относятся механические повреждения сосудистой стены. Эти повреждения смогут быть открытыми, в то время, когда раневой канал попадает через кожу с развитием наружного кровотечения, либо закрытыми (к примеру, в следствии ранений сосудов отломками кости при закрытых переломах, травматических разрывах внутренних органов и мышц), приводящими к формированию внутреннего кровотечения. Ко 2-й группе обстоятельств, вызывающих кровотечения, относят патологические состояния сосудистой стены.Такие состояния смогут развиться благодаря атеросклероза, гнойного расплавления, некроза, своеобразного воспаления, опухолевого процесса. В следствии сосудистая стена понемногу разрушается, что в конечном счете может привести к «неожиданно» появляющимся аррозивным кровотечениям. В 3-ю группу обстоятельств объединены нарушения разных звеньев совокупности свертывания крови(коагулопатические кровотечения). Такие нарушения смогут быть позваны не только наследственными (гемофилия) либо купленными (тромбоцитопеническая пурпура, долгие желтухи и др.) болезнями, но и декомпенсированным травматическим шоком, приводящим к формированию синдрома диссеминированного внутрисосудистого свертывания (коагулопатии потребления). В зависимости от того, куда изливается кровь, различают наружныекровотечения, при которых кровь изливается во окружающую среду (либо конкретно, либо через естественные отверстия тела), и внутренние,в то время, когда кровь скапливается в полостях тела, межтканевых пространствах, имбибирует ткани. В зависимости от времени происхождения различают первичные и вторичные кровотечения. Первичноекровотечение обусловлено повреждением сосуда в момент травмы и появляется конкретно по окончании нее. Вторично-раннеекровотечение (от нескольких часов до 2—3 сут по окончании повреждения) возможно позвано повреждением сосудов либо отрывом тромба из-за неполноценной иммобилизации при транспортировке, неотёсанных манипуляций при репозиции костных отломков и т.д. Вторично-позднеекровотечение (5—10 сут и более по окончании повреждения), в большинстве случаев, есть следствием разрушения стены сосуда в следствии долгого давления костного отломка либо инородного тела (пролежень), гнойного расплавления тромба, аррозии, разрыва аневризмы. В зависимости от анатомического строения поврежденных сосудов кровотечение возможно артериальным, венозным, капиллярным (паренхиматозным) и смешанным. Остановка кровотечения.Выделяют временную (преследующую цель создания условий для предстоящей транспортировки потерпевшего) и окончательную остановку кровотечения. Временную остановку наружного кровотечения создают при оказании первой медицинской, доврачебной и первой врачебной помощи. Наряду с этим применяют следующие способы: — пальцевое прижатие артерии; — большое сгибание конечности; — наложение жгута; — наложение давящей повязки; — наложение зажима в ране (первая врачебная помощь); — тампонирование раны (первая врачебная помощь). При оказании квалифицированной хирургической помощи при повреждения магистрального сосуда производится его временное шунтирование (восстановление кровотока по временному протезу) — единственный способ временной остановки кровотечения, свойственный этому виду помощи. Окончательная остановка кровотечения (наружного и внутреннего) есть задачей квалифицированной и специальной хирургической помощи. Наряду с этим применяют следующие способы: — наложение лигатуры на кровоточащий сосуд (перевязка сосуда в ране); — перевязка сосуда в течении; — наложение бокового либо циркулярного сосудистого шва; — аутопластика сосуда (при оказании специальной помощи). Доврачебная помощь: Контроль гемостаза; ревизия жгута (перекладывание жгута, время нахождения которого приближается к большому, пальцевое прижатие); наложение кровоостанавливающих зажимов, лигатур. При венозных и капиллярных – используют давящую повязку. Квалифицированная помощь: Окончательная остановка наружного кровотеченияпроизводится в перевязочной, куда направляют пострадавших с компенсированным шоком либо длящимся наружным кровотечением, и со жгутом с целью его снятия и ревизии. Пострадавшие с декомпенсированным шоком и полноценно выполненной временной остановкой кровотечения без применения жгута направляются в противошоковую; окончательная остановка кровотечения у них откладывается до выведения из шока. Окончательная остановка кровотечения производится, в большинстве случаев, параллельно с первичной хирургической обработкой раны и пребывает в наложении лигатур на поврежденные сосуды. Небольшие сосуды смогут быть коагулированы. | № 97 Обстоятельства, профилактика, методы остановки вторичного наружного кровотечения. Обстоятельства: Вторично-раннеекровотечение (от нескольких часов до 2—3 сут по окончании повреждения) возможно позвано повреждением сосудов либо отрывом тромба из-за неполноценной иммобилизации при транспортировке, неотёсанных манипуляций при репозиции костных отломков и т.д. Вторично-позднеекровотечение (5—10 сут и более по окончании повреждения), в большинстве случаев, есть следствием разрушения стены сосуда в следствии долгого давления костного отломка либо инородного тела (пролежень), гнойного расплавления тромба, аррозии, разрыва аневризмы. Профилактика: бережная транспортировка, транспортная иммобилизация, наложение провизорных жгутов, профилактика раневой заразе, осложнений. создания условий для предстоящей транспортировки потерпевшего) и окончательную остановку кровотечения. Временную остановку наружного кровотечения создают при оказании первой медицинской, доврачебной и первой врачебной помощи. Наряду с этим применяют следующие способы: — пальцевое прижатие артерии; — большое сгибание конечности; — наложение жгута; — наложение давящей повязки; — наложение зажима в ране (первая врачебная помощь); — тампонирование раны (первая врачебная помощь). При оказании квалифицированной хирургической помощи при повреждения магистрального сосуда производится его временное шунтирование (восстановление кровотока по временному протезу) — единственный способ временной остановки кровотечения, свойственный этому виду помощи. Окончательная остановка кровотечения (наружного и внутреннего) есть задачей квалифицированной и специальной хирургической помощи. Наряду с этим применяют следующие способы: — наложение лигатуры на кровоточащий сосуд (перевязка сосуда в ране); — перевязка сосуда в течении; — наложение бокового либо циркулярного сосудистого шва; — аутопластика сосуда (при оказании специальной помощи). Доврачебная помощь: Контроль гемостаза; ревизия жгута (перекладывание жгута, время нахождения которого приближается к большому, пальцевое прижатие); наложение кровоостанавливающих зажимов, лигатур. При венозных и капиллярных – используют давящую повязку. Квалифицированная помощь: Окончательная остановка наружного кровотеченияпроизводится в перевязочной, куда направляют пострадавших с компенсированным шоком либо длящимся наружным кровотечением, и со жгутом с целью его снятия и ревизии. Пострадавшие с декомпенсированным шоком и полноценно выполненной временной остановкой кровотечения без применения жгута направляются в противошоковую; окончательная остановка кровотечения у них откладывается до выведения из шока. Окончательная остановка кровотечения производится, в большинстве случаев, параллельно с первичной хирургической обработкой раны и пребывает в наложении лигатур на поврежденные сосуды. Небольшие сосуды смогут быть коагулированы. | |